Порівняння прасугрелю і тикагрелору за впливом на загальні ризики несприятливих подій після ГКС: результати нового апостеріорного аналізу дослідження ISAR-REACT 5У клінічних дослідженнях аналіз виживаності (survival analysis), він же аналіз часу до першої події (time-to-first-event analysis), є стандартним статистичним методом оцінки часу до розвитку першої події досліджуваної кінцевої точки. Відповідно після розвитку першої події такої кінцевої точки дані пацієнта цензурують, унаслідок чого повторні події в оцінку не включають. Це обмежує можливості цього статистичного аналізу, оскільки ці невраховані події можуть мати клінічну й статистичну значущість, як, наприклад, у дослідженнях з оцінки результатів лікування в періоді після гострого коронарного синдрому (ГКС), для якого характерний підвищений ризик повторних ішемічних і геморагічних явищ [1]. Зокрема, підхід з оцінкою впливу терапії на загальні ризики несприятливих подій (тобто ризик перших і повторних ішемічних явищ, а також ризик перших і повторних кровотеч) дає змогу отримати інформацію, корисну при виборі оптимальної антиагрегантної терапії після ГКС. Так, проведені раніше дослідження продемонстрували перевагу тикагрелору й прасугрелю над клопідогрелем при лікуванні пацієнтів із ГКС як в аналізах часу до першої події, так і в аналізах загальних ризиків несприятливих подій [2–5]. Водночас порівняння прасугрелю з тикагрелором раніше проводили лише у форматі аналізу часу до першої події (який показав перевагу прасугрелю в пацієнтів, запланованих на проведення коронарографії) [6], і тільки нещодавно Aytekin et al. порівняли ці препарати в аналізі загальних ризиків несприятливих подій. Це був апостеріорний аналіз результатів дослідження Intracoronary Stenting and Antithrombotic Regimen: Rapid Early Action for Coronary Treatment (ISAR-REACT) 5, який порівняв прасугрель та тикагрелор за впливом на загальну кількість несмертельних ішемічних наслідків і загальну кількість несмертельних кровотеч у пацієнтів із ГКС, які мали пройти коронарографію [7]. Основну інформацію про аналіз Aytekin et al. стисло подано в цьому огляді.

Методологія аналізу Aytekin et al. Цей аналіз проводили на повній вибірці учасників багатоцентрового рандомізованого відкритого дослідження ISAR-REACT 5. У цьому дослідженні учасники з ГКС одразу після надходження в стаціонар випадковим чином розподілялися по групах тикагрелору й прасугрелю. У групі тикагрелору всі пацієнти в найкоротші терміни після рандомізації і перед коронарографією (± черезшкірне коронарне втручання [ЧКВ]) отримували навантажувальну дозу 180 мг, після чого приймали підтримувальну дозу препарату 90 мг двічі на день. У групі прасугрелю схема лікування залежала від типу ГКС, результатів коронарографії, віку й маси тіла. Пацієнти з ГКС без підйому сегмента ST (ГКСбпST) отримували навантажувальну дозу 60 мг після підтвердження сприятливої коронарної анатомії і перед проведенням ЧКВ. Пацієнти з ГКС із підйомом сегмента ST (ГКСпST) отримували навантажувальну дозу прасугрелю 60 мг одразу після рандомізації. Згодом усі пацієнти з групи прасугрелю приймали підтримувальну дозу 10 мг/добу, окрім пацієнтів віком від 75 років і учасників із масою тіла менше 60 кг, які отримували знижену підтримувальну дозу прасугрелю 5 мг/добу. Усі учасники ISARREACT 5 також отримували ацетилсаліцилову кислоту у вигляді навантажувальної дози 150–300 мг із подальшою підтримувальною дозою 75–100 мг/добу [7]. Основними кінцевими точками аналізу Aytekin et al. були несмертельні ішемічні події (інфаркт міокарда [ІМ] та інсульт) і несмертельні кровотечі (кровотечі 3–5 типу за класифікацією Консорціуму з вивчення кровотеч [BARC]). Додатковою досліджуваною кінцевою точкою був визначений / імовірний тромбоз стента (ТС). Пацієнтам, у яких розвивалася будь-яка подія з будь-якої кінцевої точки, рекомендували продовжувати приймання досліджуваного препарату. В аналізи загальних ризиків несприятливих подій включали як перші, так і всі повторні події. Планові оцінки стану пацієнтів проводили через 30 ± 10 днів, 6 ± 1 і 12 ± 1 місяців після рандомізації [7]. Під час статистичної обробки даних безперервні змінні узагальнювали з розрахунком середнього значення і стандартного відхилення або медіани (25-го, 75-го процентилів), а категоріальні – за допомогою показників абсолютної та відносної (відсотки) кількості. В аналізі кінцевих точок розраховували відношення ризиків (ВР) і 95% довірчі інтервали (ДІ) з використанням стандартної моделі пропорційних ризиків Кокса для аналізів часу до першої події та розширеної моделі Кокса – для аналізів загальних ризиків несприятливих подій [7].
Результати аналізу Aytekin et al. До аналізу ввійшли дані всіх 4018 учасників дослідження ISAR-REACT 5 (2006 – у групі прасугрелю і 2012 – у групі тикагрелору). З них 4004 (99,7%) пройшли коронарографію і 3377 (84,0%) – ЧКВ. За період спостереження у 169 учасників сталася єдина несмертельна ішемічна подія (ІМ або інсульт), у 23 – множинні несмертельні ішемічні події (повторний ІМ – у 16 пацієнтів, повторний інсульт – у 2 пацієнтів, комбінація першого ІМ і першого інсульту – у 5 пацієнтів) і у 3826 пацієнтів не було зареєстровано жодної несмертельної ішемічної події. Аналогічно у 204 пацієнтів було зареєстровано єдину кровотечу 3–5 типу за BARC, у 22 пацієнтів – множинні кровотечі 3–5 типу за BARC (у 11 пацієнтів – дві, у 7 – три, у 2 – чотири кровотечі) і у 3792 пацієнтів не було кровотеч 3–5 типу за BARC. Комбінація ішемічних подій і кровотеч (тобто принаймні одна ішемічна подія і принаймні одна кровотеча) була зареєстрована в 41 пацієнта [7]. У таблиці 1 представлено вихідні характеристики учасників ISAR-REACT 5, згруповані за кількістю зареєстрованих ішемічних подій і кровотеч [7]. На рисунку 1 відображено кількість перших, повторних і всіх ІМ та кровотеч 3–5 типів за BARC у групах прасугрелю і тикагрелору [7]. Результати аналізів часу до першої події та аналізів загальних ризиків несприятливих подій представлені в таблиці 2 [7].
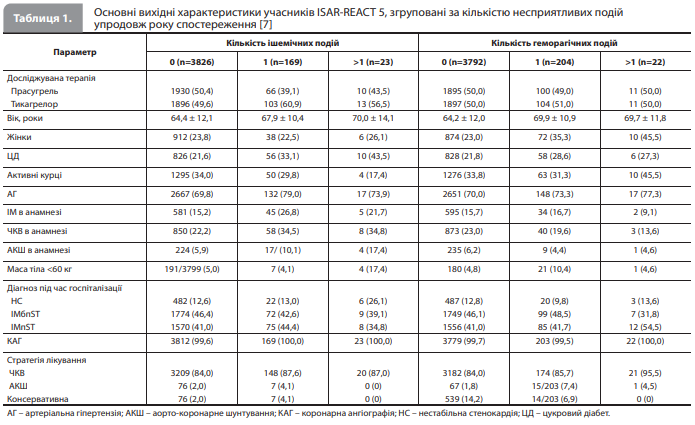
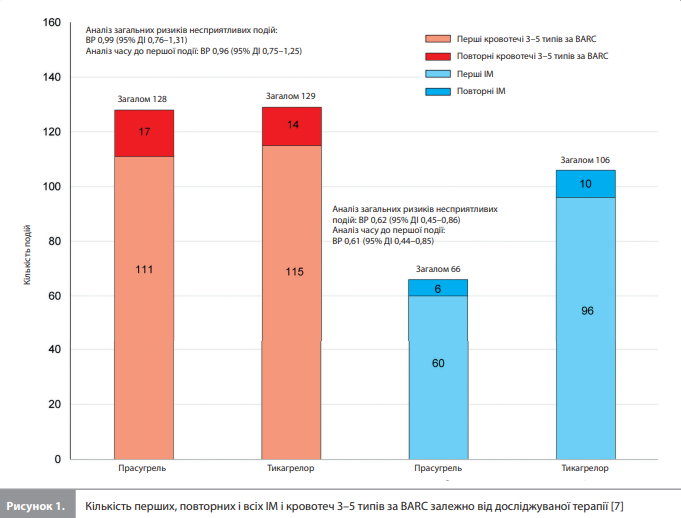
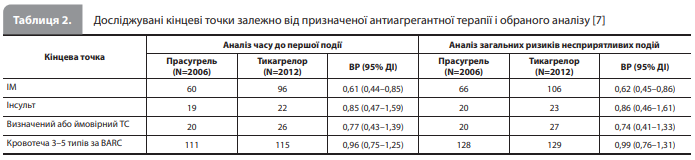
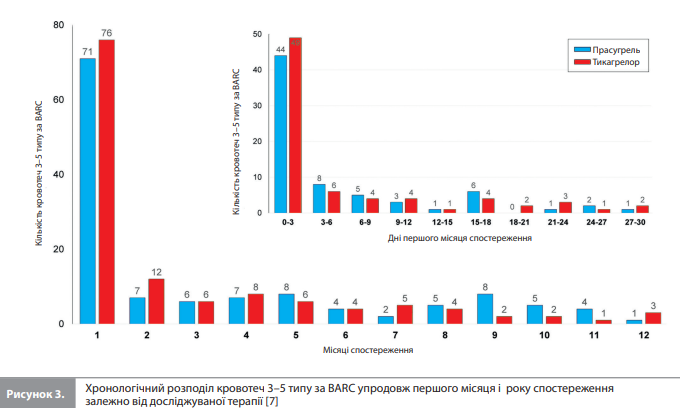
ІМ. За рік спостереження перший ІМ був зареєстрований у 60 із 2006 пацієнтів у групі прасугрелю і у 96 із 2012 – у групі тикагрелору (ВР 0,61, 95% ДІ 0,44–0,85). За цей самий період кількість повторних ІМ становила 6 випадків у групі прасугрелю і 10 – у групі тикагрелору. Відповідно загальна кількість ІМ (перших і повторних) становила 66 у групі прасугрелю та 106 – у групі тикагрелору (ВР 0,62, 95% ДІ 0,45–0,86), із них загальна кількість ІМ, пов'язаних із ЧКВ (ІМ 4а типу згідно з Третім універсальним визначенням ІМ), у групах прасугрелю та тикагрелору становила 12 і 20 випадків відповідно. У пацієнтів, які отримували досліджуване лікування у зв'язку з ГКСбпST, загальна кількість ІМ 4а типу становила 8 і 15 відповідно, а у пацієнтів із ГКСпST – 4 і 5 відповідно [7]. Інсульт. За рік спостереження перший інсульт був зареєстрований у 19 пацієнтів у групі прасугрелю і у 22 – у групі тикагрелору (ВР 0,85, 95% ДІ 0,47–1,59). За цей самий період сталося по одному випадку повторного інсульту в групах прасугрелю і тикагрелору відповідно. Отже, загальна кількість інсультів (перших і повторних) становила 20 і 23 відповідно (ВР 0,86, 95% ДІ 0,46–1,61) [7]. ТС. За рік спостереження перший визначений / імовірний ТС був зареєстрований у 20 пацієнтів у групі прасугрелю і у 26 – у групі тикагрелору (ВР 0,77, 95% ДІ 0,43–1,39). Кількість повторних випадків визначеного / ймовірного ТС становила 0 у групі прасугрелю та 1 – у групі тикагрелору. Відповідно загальна кількість випадків (перших і повторних) визначеного / ймовірного ТС становила 20 і 27 відповідно (ВР 0,74, 95% ДІ 0,41–1,33) [7]. Кровотечі. За рік спостереження перша кровотеча 3–5 типу за BARC була зареєстрована в 111 пацієнтів у групі прасугрелю і в 115 – у групі тикагрелору (ВР 0,96, 95% ДІ 0,75–1,25). За цей самий період кількість повторних кровотеч 3–5 типу за BARC становила 17 у групі прасугрелю і 14 – у групі тикагрелору. Відповідно загальна кількість кровотеч (перших і повторних) 3–5 типу за BARC становила 128 і 129 епізодів (ВР 0,99, 95% ДІ 0,76–1,31). У модифікованому аналізі вибірки рандомізованих пацієнтів, що охопив дані всіх пацієнтів, які отримали принаймні одну дозу призначеного під час рандомізації досліджуваного препарату, і включив випадки кровотечі, котрі сталися до 7-го дня після скасування досліджуваного препарату, кількість пацієнтів із кровотечами 3–5 типу за BARC становила 80 у групі прасугрелю та 95 – у групі тикагрелору, водночас кількість повторних кровотеч 3–5 типу за BARC становила 7 і 3 відповідно [7]. Хронологічний розподіл несприятливих подій. Аналіз розподілу всіх ІМ і кровотеч 3–5 типу за BARC за часом розвитку події показав, що за перший місяць після ГКС було зареєстровано 69 зі 172 випадків ІМ (40,1%) і 147 із 257 (57,2%) кровотеч 3–5 типу за BARC. Хронологічний розподіл усіх ІМ і кровотеч 3–5 типу за BARC залежно від призначеної антиагрегантної терапії наведено на рисунках 2 і 3 відповідно [7].
Прогноз. Аналіз впливу ішемічних подій і кровотеч на прогноз пацієнтів показав, що порівняно з пацієнтами без ішемічних подій і єдина ішемічна подія, і множинні ішемічні події асоціювалися з підвищеним рівнем річної смертності (3,4 vs 17,8%, ВР 5,65, 95% ДІ 3,80–8,40 і 3,4 vs 17,4%, ВР 5,25, 95% ДІ 1,94–14,20 відповідно), водночас у підгрупах пацієнтів, які перенесли однократні й множинні ішемічні події, рівні смертності були зіставними (17,8 vs 17,4%, ВР 0,93, 95% ДІ 0,33–2,64). Аналогічно, порівняно з пацієнтами без кровотеч 3–5 типу за BARC і одноразова кровотеча, і множинні кровотечі асоціювалися з підвищеним рівнем річної смертності (3,1 vs 18,7%, ВР 6,62, 95% ДІ 4,59–9,55 і 3,1 vs 42,2%, ВР 16,45, 95% ДІ 8,34–32,44 відповідно), при цьому рівень смертності в підгрупі пацієнтів із множинними кровотечами 3–5 типу за BARC був вищим, ніж у підгрупі пацієнтів з однократною кровотечею (42,2 vs 18,7%, ВР 2,48, 95% ДІ 1,20–5,14). Серед пацієнтів, у яких розвивалися як ішемічні події, так і кровотечі, рівень річної смертності був вищим, ніж серед пацієнтів без несприятливих подій (42,1 vs 2,8%, ВР 19,02, 95% ДІ 11,36–31,84) і серед пацієнтів з однократними ішемічними або геморагічними подіями (42,1 vs 14,0%, ВР 3,51, 95% ДІ 2,01–6,11) [7].
Обговорення результатів аналізу Aytekin et al. Відповідно до отриманих результатів аналізу Aytekin et al. зробили такі висновки [7]: 1. Серед пацієнтів із ГКС, які пройшли коронарографію, терапія на основі прасугрелю була пов’язана зі зниженням загальної кількості випадків ІМ за рік спостереження порівняно з терапією на основі тикагрелору; 2. Серед пацієнтів із ГКС, які пройшли коронарографію, загальна кількість кровотеч 3–5 типу за BARC була зіставною в групах прасугрелю і тикагрелору; 3. Серед пацієнтів із повторними ішемічними подіями й повторними кровотечами рівень річної смертності був вищим, ніж серед пацієнтів без несприятливих подій; 4. Серед пацієнтів з повторними кровотечами рівень річної смертності також був вищим, ніж серед пацієнтів з однократною кровотечею. Результати представленого аналізу ISAR-REACT 5, що показали перевагу прасугрелю у вигляді зниження загальної кількості ІМ порівняно з тикагрелором, узгоджуються з результатами аналізів загальних ризиків несприятливих подій у дослідженнях PLATO (тикагрелор vs клопідогрель) і TRITON-TIMI 38 (прасугрель vs клопідогрель) [4, 5]. В аналізі PLATO кількість повторних ішемічних подій була однаковою в досліджуваних групах (189 і 205 подій у групах тикагрелору й клопідогрелю відповідно, р=0,40), але тикагрелор асоціювався зі зниженням загальної кількості ішемічних подій порівняно з клопідогрелем (ВР 0,86, 95% ДІ 0,79–0,93, р<0,001) [4]. В аналізі TRITON-TIMI 38 терапія прасугрелем асоціювалася зі зниженням як кількості повторних (58 vs 115, р<0,001), так і загальної кількості ішемічних подій (ВР 0,79, 95% ДІ 0,71–0,87, р<0,001) порівняно з клопідогрелем [5].
Висновок Отже, згідно з результатами апостеріорного аналізу дослідження ISAR-REACT 5, у пацієнтів із ГКС, які пройшли коронарографію ± ЧКВ, антитромбоцитарна стратегія, що ґрунтується на прийманні прасугрелю, була пов’язана зі зниженням загальної кількості ІМ і з аналогічною загальною кількістю кровотеч 3–5 типів за BARC порівняно зі стратегією, що ґрунтується на прийманні тикагрелору. Також було відзначено, що пацієнти з повторними несприятливими подіями (ІМ або кровотечею), і особливо пацієнти з повторними кровотечами, вирізнялися вищим ризиком смерті впродовж року після ГКС.
Список літератури знаходиться в редакції
Автор огляду Віктор Мицьо Medicine Review 2024; 2 (75): 25 |
Корисні посилання






|
|
Інформація, розміщена на сайті, призначена тільки для професіоналів охорони здоров'я та не може бути використана як інструкція для самолікування. |
Головна | Про видання | Поточний номер | Архів номерів | Новини | Правова інформація
Medicine Review © 2008—2026. Усі права захищені.
|
мапа сайту корисні посилання |