Ефекти монотерапії тикагрелором на ризик рецидивів ішемії та кровотеч після ЧКВ: результати нового аналізу даних дослідження TWILIGHTУ дослідженнях кардіологічних препаратів ефект лікування традиційно оцінюють за часом до розвитку першої події первинної кінцевої точки (ПКТ). Проте такий підхід може призвести до втрати цінної інформації про вплив досліджуваної терапії на ті клінічні події, які відбуваються у пацієнта після реєстрації першої події ПКТ, особливо в ситуаціях, коли події ПКТ мають тенденцію повторюватися [1, 2]. До таких ситуацій належить, наприклад, дослідження ефектів різних стратегій подвійної антитромбоцитарної терапії (ПАТ) у пацієнтів, які перенесли черезшкірне коронарне втручання (ЧКВ), оскільки ці пацієнти від самого початку схильні до ризику як геморагічних, так і ішемічних подій [3], а ПАТ (комбінація ацетилсаліцилової кислоти [АСК] та інгібітора P2Y12-рецепторів тромбоцитів [іP2Y12]) знижує ризик ішемічних ускладнень після ЧКВ, але водночас збільшує ризик кровотеч [4]. Примітно, що складна взаємодія між ризиками ішемії та кровотечі не закінчується з розвитком однієї із цих подій, що підтверджується підвищеною ймовірністю їхніх рецидивів [5–7]. Більше того, ішемія та кровотеча можуть посилювати ризики одна одної через такі фактори, як зміна інтенсивності (посилення після ішемії, переривання або ослаблення після кровотечі) антитромботичної терапії або підвищення запальної та протромботичної активності [5–7]. Стандартний аналіз даних дослідження TWILIGHT (Ticagrelor with Aspirin or Alone in High-Risk Patients After Coronary Intervention), оснований на оцінці часу до першої події, показав, що в пацієнтів, які перенесли ЧКВ і мають високий ризик ішемії чи кровотеч, скасування АСК через 3 місяці ПАТ із переходом на монотерапію тикагрелором значно знизило ризик клінічно значущих кровотеч без шкоди для протиішемічної активності терапії [8, 9]. З урахуванням вищесказаного, Baber et al. вирішили перевірити, чи залишиться незмінним висновок про вплив монотерапії тикагрелором на ризики кровотеч та ішемії при врахуванні всіх подій, що розвинулися за період спостереження, включно з першими і повторними подіями [10]. Основна інформація про цей аналіз стисло подана в статті.

Методологія аналізу Baber et al. TWILIGHT – рандомізоване плацебо-контрольоване дослідження за участі лікарів і пацієнтів з 11 країн світу, до якого увійшли хворі, що перенесли успішне ЧКВ з імплантацією щонайменше одного стента з лікарським покриттям і відповідали щонайменше одному клінічному й одному ангіографічному критерію високого ризику ішемічних подій або кровотеч. Клінічні критерії включали вік ≥65 років, жіночу стать, тропонін-позитивний гострий коронарний синдром, наявність атеросклеротичного серцево-судинного (СС) захворювання (попередній інфаркт міокарда [ІМ], коронарна реваскуляризація або захворювання периферичних артерій), цукровий діабет, який потребує медикаментозного корегування, або хронічну хворобу нирок. Ангіографічні критерії включали багатосудинне ураження коронарного русла, загальну довжину стентів >30 мм, тромбоз у ділянці цільового ураження, біфуркаційне ураження, що вимагало імплантації двох стентів, обструктивне ураження лівої коронарної артерії (ЛКА) або проксимальної частини передньої низхідної гілки ЛКА, кальциноз у ділянці цільового ураження, що вимагав проведення атеротомії. До участі в дослідженні не допускали пацієнтів з ІМ із підйомом сегмента ST, кардіогенним шоком, раніше перенесеним інсультом і показаннями до пероральної антикоагуляції. Протягом 3 місяців після індексного ЧКВ усі учасники отримували відкриту терапію комбінацією тикагрелору 90 мг 2 рази на добу і АСК 81–100 мг/добу. Через 3 місяці пацієнтів, які дотримувалися режиму лікування і в яких не було зареєстровано великих кровотеч або ішемічних подій, рандомізували в співвідношенні 1:1 для приймання АСК або відповідного плацебо на додачу до відкритої терапії тикагрелором і лікували в такий спосіб протягом наступних 12 місяців. Якщо учасник припиняв приймання будь-якого досліджуваного препарату, подальшу антиагрегантну терапію проводили на розсуд лікаря. Стан учасників оцінювали телефоном через місяць після рандомізації та особисто через 6 і 12 місяців після рандомізації [8, 9]. Первинною кінцевою точкою TWILIGHT був розвиток кровотечі 2, 3 або 5 типу за класифікацією Академічного консорціуму з вивчення кровотеч (BARC) протягом року після рандомізації. Ключовою вторинною кінцевою точкою (ВКТ) була комбінація «смерть від будь-якої причини / ІМ / інсульт». Додатковою ішемічною ВКТ була комбінація «СС смерть / ІМ / ішемічний інсульт» [8, 9]. У первинному аналізі TWILIGHT ефекти монотерапії тикагрелором на ризик кровотеч та ішемічних подій порівняно з ефектами комбінації тикагрелор + АСК оцінювали тільки відповідно до підходу «оцінка часу до першої події». Для розрахунку кумулятивної частоти подій використовували метод Каплана-Мейєра. Відношення ризиків (ВР) і 95% довірчі інтервали (ДІ) розраховували з використанням моделей пропорційних ризиків Кокса. Дані пацієнтів без подій ПКТ протягом року після рандомізації були цензуровані на момент смерті пацієнта, останнього відомого контакту з пацієнтом або досягнення 365-го дня досліджуваного лікування, залежно від того, що наставало раніше. Baber et al. у своєму апостеріорному аналізі розглянули всі події кінцевих точок (включно з повторними), що відбулися від моменту рандомізації до 365-го дня після неї, смерті пацієнта або останнього доступного спостереження. У зв’язку з необхідністю враховувати повторні події автори використовували три статистичні методи: розрахунок коефіцієнтів захворюваності і 95% ДІ з використанням моделі негативної біноміальної регресії, розрахунок ВР і 95% ДІ з використанням методу Андерсена-Гілла з поправкою LWYY й розрахунок співвідношення середніх значень кумулятивної частоти подій і 95% ДІ за площею під кривою. ПКТ (кровотечі) оцінювали у вибірці рандомізованих пацієнтів (intention-to-treat set), а обидві ВКТ (ішемічні наслідки) – у вибірці пацієнтів, які виконали вимоги протоколу (per protocol set) [8–10].
Результати аналізу Baber et al. За 12 місяців після рандомізації відбулося загалом 426 подій ПКТ (кровотеча 2, 3 або 5 типу за BARC), із яких 391 кровотеча була першою подією (табл. 1) [10]. Із 35 повторних кровотеч більшість були кровотечами 2 типу за BARC. За той самий період було зареєстровано загалом 314 подій ключової ВКТ (смерть, ІМ або інсульт), із яких 272 були першими подіями, а решта 42 повторні ішемічні події були рівномірно представлені смертями і повторними ІМ (повторні інсульти були відсутні; табл. 2) [10]. Також за 12 місяців спостереження було зареєстровано 294 події додаткової ішемічної ВКТ (СС смерть, ІМ або ішемічний інсульт), із яких 38 були повторними подіями.
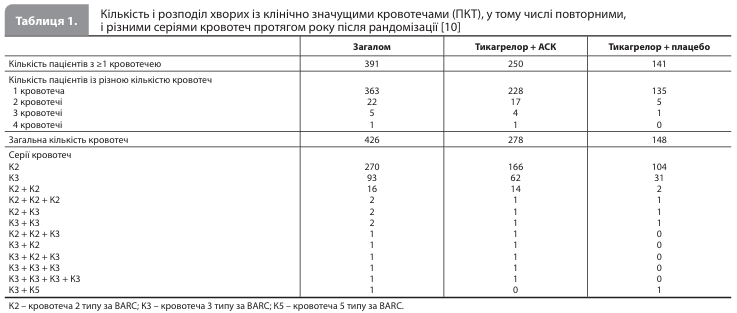
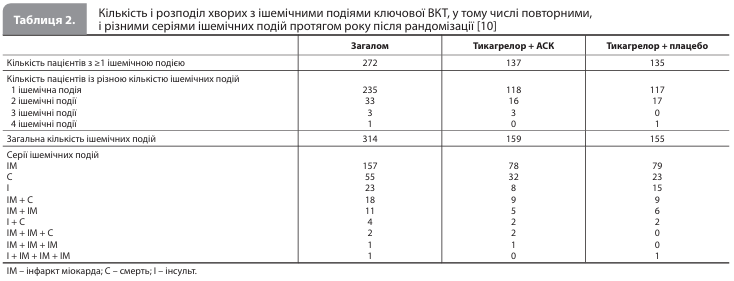
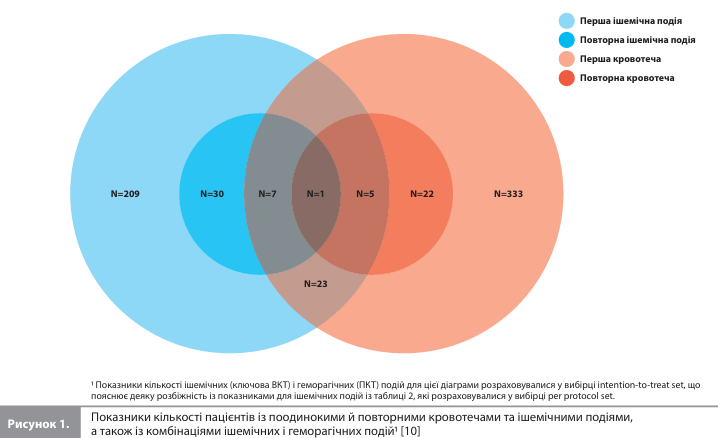
Частота повторних подій становила: 7,2% (28 із 391 пацієнта) для кровотеч 2, 3 або 5 типу за BARC, 13,6% (37 із 272 пацієнтів) для ключової ВКТ і 13,3% (34 із 256 пацієнтів) для додаткової ішемічної ВКТ. Кількість окремих пацієнтів, які за досліджуваний період перенесли і кровотечу, відповідну до ПКТ, і ішемічну подію, відповідну до ключової ВКТ, становила загалом 36 осіб (рис. 1) [10].
Аналіз частоти скасування препаратів показав такі результати. Частки пацієнтів, які припинили приймання тикагрелору або АСК / плацебо, становили: серед пацієнтів без подій ПКТ – 11,2 і 15,1% відповідно, серед пацієнтів із подіями ПКТ (скасування препарату під час або після кровотечі 2, 3 або 5 типу за BARC) – 44,2 і 45,5% відповідно; серед пацієнтів без подій ключової ВКТ – 12,2 і 15,0% відповідно, серед пацієнтів із подіями ключової ВКТ (скасування препарату під час або після ІМ або інсульту) – 22,1 і 44,8% відповідно [10]. Аналіз частоти кровотеч та ішемічних подій за групами лікування показав такі результати. Загальна кількість кровотеч 2, 3 або 5 типу за BARC дорівнювала 148 (141 перша і 7 повторних кровотеч) у групі монотерапії тикагрелором і 278 (250 перших і 28 повторних кровотеч) у групі приймання комбінації тикагрелор + АСК (рис. 2) [10].
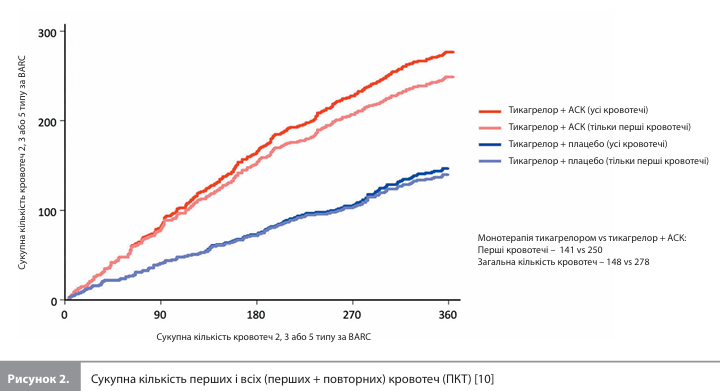
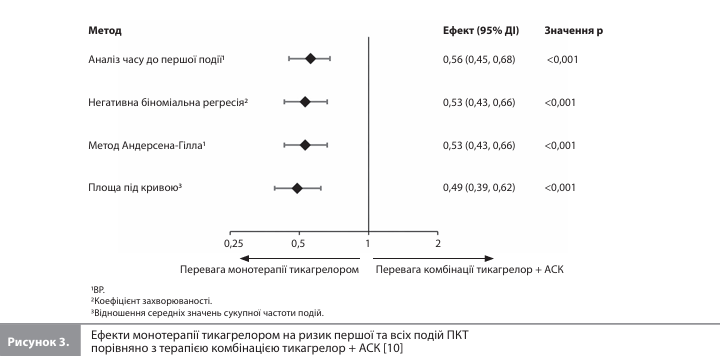
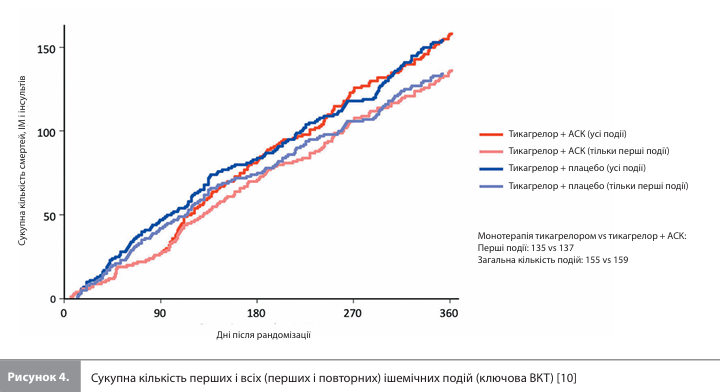
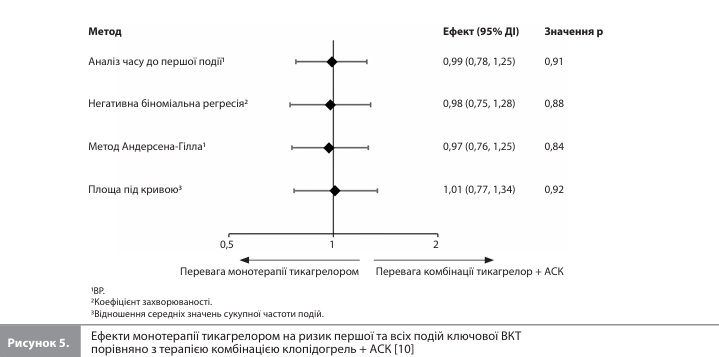
Розрахункові показники зниження ризику клінічно значущих кровотеч (ПКТ) серед учасників, рандомізованих у групу монотерапії тикагрелором, які були отримані в аналізі часу до першої події та аналізі з урахуванням повторних подій, були зіставними, хоча останній аналіз додатково трохи зміщував оцінку на користь монотерапії тикагрелором (рис. 3) [10]. Загальна кількість подій ключової ВКТ становила 155 (135 перших і 20 повторних подій) у групі монотерапії тикагрелором і 159 (137 перших і 22 повторні події) у групі приймання комбінації тикагрелор + АСК (рис. 4). Ні аналіз часу до першої події, ні аналіз з урахуванням повторних подій не виявив жодних суттєвих відмінностей між групами лікування за цим показником (рис. 5) [10]. У такий самий спосіб не було виявлено суттєвих відмінностей між монотерапією тикагрелором і терапією комбінацією тикагрелор + АСК при використанні обох підходів для аналізу подій додаткової ішемічної ВКТ (145 vs 149 перших подій та 19 vs 19 повторних подій відповідно).
Обговорення результатів аналізу Baber et al. Основні висновки цього апостеріорного аналізу дослідження TWILIGHT полягають у тому, що серед пацієнтів із високим ризиком, які перенесли ЧКВ і успішно завершили 3-місячну ПАТ, а потім перейшли на приймання тикагрелору в комбінації з АСК або без нього: 1) повторний розвиток ішемічних та/або геморагічних подій протягом 12 місяців спостереження спостерігався доволі рідко; 2) повторних ішемічних подій (смерть, ІМ або інсульт) було пропорційно більше, ніж кровотеч (2, 3 або 5 тип за BARC); 3) частка окремих пацієнтів, які перенесли як ішемію, так і кровотечу за період спостереження, була невеликою; 4) аналіз часу до першої події та аналіз з урахуванням повторних подій показали узгоджені результати оцінки ефектів монотерапії тикагрелором на ризик кровотеч (ПКТ) та ішемічних подій (ключова ВКТ). Загалом, узгодженість результатів, отриманих за допомогою різних статистичних підходів, дає додаткову впевненість у безпеці та ефективності монотерапії тикагрелором у пацієнтів із групи високого ризику, які перенесли успішне ЧКВ, і забезпечує глибше розуміння результатів дослідження TWILIGHT [10]. На думку авторів, невелика кількість повторних подій серед учасників TWILIGHT може пояснюватися кількома факторами. По-перше, у пацієнтів, які перенесли ЧКВ, частота небажаних подій досягає піку в ранній постпроцедурній фазі (під час якої всі учасники TWILIGHT отримували стандартну ПАТ) і поступово зменшується з плином часу [11, 12]. По-друге, у TWILIGHT рандомізували тільки пацієнтів без серйозних ішемічних подій або кровотеч протягом перших 3 місяців після ЧКВ, що привело до створення вибірки, яка ідеально підходила для припинення ПАТ під час рандомізації і мала менший ризик розвитку ускладнень [9]. І по-третє, 12-місячне спостереження могло бути занадто коротким, щоб охопити весь період підвищеного ризику розвитку повторних подій, однак 12 місяців – це стандартна тривалість більшості клінічних досліджень ПАТ після ЧКВ [10]. Ще одним примітним спостереженням стала невелика частка окремих пацієнтів, у яких протягом дослідження спостерігалися як кровотечі, так і ішемічні події, що суперечить розрахункам на основі емпіричних моделей, які вказують на значний збіг чинників ішемічного й геморагічного ризиків [13, 14]. Проте отриманий показник збігається з результатами інших клінічних досліджень, підтверджуючи, що при підвищенні обох ризиків у більшості пацієнтів розвивається подія тільки одного типу (або ішемія, або кровотеча). Це спостереження підкреслює обмеженість наявних підходів щодо спроможності передбачати тип майбутніх небажаних подій, а також важливість подальшого пошуку оптимального антиагрегантного режиму, здатного забезпечити правильний баланс між профілактикою ішемії та мінімізацією ризику кровотеч [10]. Аналіз Baber et al. ґрунтується на результатах дослідження TWILIGHT і показує, що серед пацієнтів із групи високого ризику, які перенесли ЧКВ, перехід на монотерапію тикагрелором після 3 місяців ПАТ значно знижує ризик клінічно значущої кровотечі без шкоди для якості протиішемічного захисту навіть за результатами аналізу всіх (включно з повторними) небажаних подій. Ефект монотерапії тикагрелором на частоту повторних кровотеч 2, 3 або 5 типу за BARC (7 у групі монотерапії vs 28 у групі комбінації тикагрелор + АСК – майже 4-кратне зниження) був виражений сильніше ніж ефект на частоту перших кровотеч (141 vs 250 відповідно, менш ніж 2-кратне зниження) попри високі показники скасування досліджуваного лікування після перенесеної кровотечі. Водночас показники частоти подій ключової ішемічної ВКТ (смерть, ІМ або інсульт) були майже ідентичними в групах лікування як для перших (135 vs 137 відповідно), так і для повторних (20 vs 22 відповідно) подій. Примітно, що, хоча повторних ішемічних подій було більше ніж повторних кровотеч, скасування АСК і перехід на монотерапію тикагрелором не призвели до збільшення ішемічного ризику [10]. Згідно із сучасними уявленнями, ішемічний ризик зазвичай досягає піку на ранніх етапах після ЧКВ, а потім поступово знижується, тоді як ризик кровотеч зростає з плином часу залежно від типу антитромботичної терапії та клінічних характеристик пацієнта [7, 12]. Однак, як видно з представлених даних, у TWILIGHT монотерапія тикагрелором призвела до того, що повторні кровотечі траплялися рідше, ніж рецидиви ішемії (7 кровотеч проти 20 ішемій), чого не спостерігалося при лікуванні комбінацією тикагрелор + АСК (28 проти 22 відповідно). Отже, представлений аналіз дає нове уявлення про поширеність ішемічних і геморагічних ускладнень серед пацієнтів із високим ризиком, які отримують тикагрелор у складі різних схем антитромбоцитарної терапії після ЧКВ. Узгодженість результатів, отриманих при використанні різних статистичних підходів, посилює впевненість в ефективності та безпеці монотерапії тикагрелором і, в поєднанні з іншими доступними даними, додатково підтримує її використання для зниження ризиків геморагічних ускладнень після ЧКВ [15–17]. Представлені результати апостеріорного аналізу Baber et al. слід інтерпретувати з урахуванням притаманних йому обмежень (передусім – річного подальшого спостереження та неврахованих змін схеми антиагрегантної терапії після розвитку першої ішемічної або геморагічної події) та розглядати як дані, які генерують гіпотези для подальшого ретельнішого вивчення [10].
Висновки Робота Baber et al., які включили в аналіз результатів TWILIGHT повторні ішемічні та геморагічні події, надає нові докази, що підтримують використання монотерапії тикагрелором у пацієнтів із групи високого ризику, які пройшли ЧКВ і перенесли без ускладнень перші 3 місяці ПАТ. Відносно низька частота повторних подій і стійкий ефект монотерапії тикагрелором як на ризик кровотеч, так і на ризик ішемічних кінцевих точок підкреслюють сприятливий профіль безпеки та ефективності цієї стратегії лікування.
Список літератури знаходиться в редакції
Автор огляду Олена Грибова Medicine Review 2025; 4 (85): 5 |
Корисні посилання






|
|
Інформація, розміщена на сайті, призначена тільки для професіоналів охорони здоров'я та не може бути використана як інструкція для самолікування. |
Головна | Про видання | Поточний номер | Архів номерів | Новини | Правова інформація
Medicine Review © 2008—2026. Усі права захищені.
|
мапа сайту корисні посилання |